Les hernies discales intervertébrales sont plus fréquentes dans l'ostéochondrose liée à l'âge en raison de la sécheresse et de la fragilité de l'anneau fibreux. Mais ce n'est qu'un des facteurs de risque. Les autres incluent :
- Charge lourde dans la région lombaire en raison d'un excès de poids.
- Faiblesse de l'appareil musculaire.
- Patrimoine.
- Un mode de vie sédentaire et, par conséquent, une compression constante des structures vertébrales.
- De fumer.
- Excellente activité physique.
Selon les statistiques médicales, cette maladie survient beaucoup plus souvent chez les hommes que chez les femmes.
Quelles sont les causes les plus courantes de la maladie?
- Blessures causées par des accidents de la circulation ou des chutes.
- Soulever des objets lourds avec une mauvaise répartition de la charge.
- Scoliose ou lordose, qui provoquent une augmentation du stress dans certaines zones de la colonne vertébrale.
- Dysplasie articulaire de la hanche.
- Maladies chroniques, y compris la tuberculose de la colonne vertébrale, les néoplasmes, la syphilis.
- Troubles métaboliques (héréditaires et acquis).
Tous ces facteurs provoquent l'usure et l'affaiblissement du cartilage et des os de la colonne vertébrale. Et c'est la principale raison de la hernie intervertébrale.
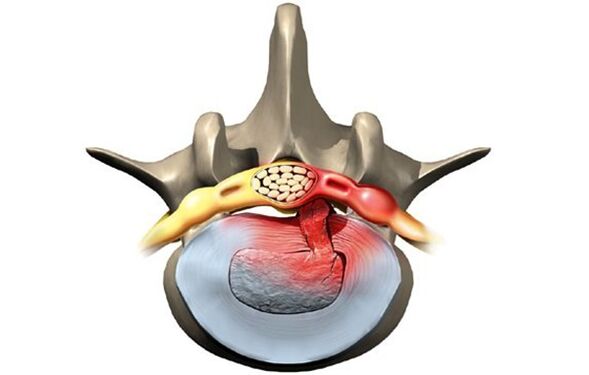
Stades de développement de la maladie.
Sans traitement approprié, la maladie progresse et l'état des disques intervertébraux endommagés s'aggrave. Il y a quatre étapes dans le développement de la maladie :
- Prolapsus. Le disque intervertébral a beaucoup bougé, pas plus de deux millimètres. Le noyau pulpeux ne dépasse pas du corps vertébral.
- Renflement lombaireLe bord du disque s'étend au-delà du corps vertébral sur une distance pouvant atteindre 1, 5 mm, mais aucun déplacement du noyau n'est observé.
- Extrusion. Le noyau dépasse du corps vertébral.
- Enlèvement. Le noyau tombe pratiquement et pend au-dessus de la vertèbre en forme de larme. A ce stade, il existe un risque de rupture de l'anneau fibreux et de perte de sécrétion liquidienne.
Au premier stade de la maladie, une personne ne s'inquiète presque de rien, parfois il y a des maux de dos, mais ils disparaissent rapidement. Avec le développement de la maladie, l'état de santé s'aggrave également, les symptômes deviennent plus douloureux et alarmants. Si le diagnostic n'est pas fait à temps et que le traitement n'est pas commencé, les conséquences sont possibles : paralysie des jambes et troubles graves du système nerveux.
Comment se manifeste une hernie lombo-sacrée?
Une hernie intervertébrale peut se manifester par les symptômes suivants :
- Douleur dans la région lombaire.
- Douleur lors de la marche, irradiant vers la région de la cuisse.
- Engourdissement des pieds, des doigts, des surfaces du bas de la jambe et de la cuisse.
- Sensation de lourdeur dans les jambes.
- Rigidité du mouvement.
Afin de ne pas tarder à consulter un médecin, il convient d'examiner de plus près les symptômes de la maladie. Ils peuvent être divisés en trois groupes.
Syndrome douloureux
La douleur associée à une hernie lombo-sacrée est un symptôme clé. Même au premier stade, il y a une douleur dans la zone du disque endommagé, surtout après une blessure. Ils peuvent augmenter ou diminuer puis réapparaître. Le plus souvent, la région sacrée ne fait même pas mal, mais ça fait mal, surtout avec un effort physique ou un travail sédentaire prolongé. Si une personne s'allonge sur un côté sain et plie la jambe, les douleurs disparaissent complètement. Cette condition peut durer plusieurs mois.
Avec un traitement d'aide médicale rapide, il est facile de se débarrasser du problème. Dites adieu aux mauvaises habitudes et effectuez les exercices de physiothérapie recommandés par votre médecin.
Chaque jour, la zone touchée augmentera et l'état des tissus du disque s'aggravera. La transition vers le deuxième degré de la maladie est indiquée par une douleur accrue. Maintenant, il est ressenti non seulement dans la région sacrée, mais il couvre tout le bas du dos, irradiant vers la région cervicale, vers chaque muscle de la colonne vertébrale, les fesses, les cuisses, les jambes, les pieds et les doigts. L'inconfort se manifeste par une activité physique, même insignifiante - toux ou éternuements.
Syndrome vertébral
L'augmentation de la douleur au deuxième stade s'accompagne de spasmes constants des muscles du dos. Cela conduit à un inconfort encore plus grand pour le patient. Il ne peut pas bouger librement, redresser le dos, s'étirer. La démarche d'une telle personne devient incertaine, elle se penche toujours du côté opposé au patient, se penche.
En raison du manque de coordination des mouvements, la qualité de la vie humaine se détériore. Vous ne parvenez pas à bien accomplir les tâches qui vous sont assignées au travail et le repos actif dû à une douleur constante devient irréaliste.
Syndrome racinaire
Si les médecins ne prennent pas soin d'une hernie, une maladie progressive entraîne une compression des racines vertébrales, entraînant leur mort, et l'accès du sang aux tissus du disque endommagé est presque impossible. Les symptômes caractéristiques des stades sévères de la maladie apparaissent :
- Affaiblissement des muscles des jambes. Le patient est incapable de s'accroupir, de s'étirer ou de sauter. Même monter les escaliers est difficile pour lui.
- Engourdissement de la zone touchée et des zones environnantes. La peau devient engourdie et pâle, il y a une sensation de chair de poule et de picotements. Les patients se plaignent d'hyperhidrose dans la zone touchée et les jambes ou, au contraire, d'une sécheresse excessive de la peau.
- Lumbago. Le patient souffre de lumbago dans la région lombaire avec une douleur aiguë et aiguë, augmentant à chaque mouvement. Si elle n'est pas traitée, elle conduit à la destruction des articulations de la hanche et du genou.
- Un amincissement notable de la jambe douloureuse, entraînant une asymétrie de la posture.
- Altération des organes pelviens. Les affections urologiques et gynécologiques sont aggravées, la libido disparaît, la diarrhée, l'incontinence urinaire est possible.
Dans les cas graves de hernie vertébrale, il existe un risque de paralysie, d'invalidité et même de décès.
Diagnostic de pathologie
Si une personne souffre de douleurs lombaires sévères, elle doit prendre rendez-vous avec un neurologue. Vous effectuerez un examen avec examens médicaux :
- Identification des réflexes des tendons des membres inférieurs.
- Test de levée des jambes.
- Détermination de la sensibilité au chaud ou au froid, à la douleur et aux vibrations sur toute la surface des jambes, des cuisses, des fesses, du ventre et du dos.
Le médecin orientera ensuite le patient vers une IRM ou une tomodensitométrie de la colonne lombaire. À l'aide de techniques tomographiques, une image tridimensionnelle de la zone touchée sera obtenue. Il peut être utilisé pour déterminer l'emplacement et la taille de la hernie, le stade de la maladie.
S'il existe un risque de lésion médullaire, une électromyographie, une neurographie et une myélographie de contraste sont également prescrites. À l'aide de ces études, le médecin déterminera si une intervention chirurgicale urgente est nécessaire.
Traitement hernie discale
Une hernie vertébrale est traitée à la fois de manière conservatrice et chirurgicale. Le choix de la technique dépend du stade de développement de la maladie, de la présence de maladies concomitantes et des contre-indications.
Thérapie conservatrice
Le cours thérapeutique vise principalement à soulager la douleur et à soulager l'état du patient.
Quels produits pharmaceutiques un médecin peut-il prescrire?
- Médicaments qui soulagent la douleur et l'inflammation. En cas d'exacerbation, sous forme d'injections. Lorsque la douleur aiguë est soulagée (généralement trois ou quatre jours suffisent), des médicaments oraux sont prescrits avec un effet similaire.
- Blocage de la novocaïne avec ajout de corticostéroïdes. Une méthode similaire peut arrêter la douleur pendant deux semaines à la fois. Habituellement, une série de blocages est effectuée avec des injections dans différentes parties du disque endommagé.
- Relaxants musculaires à action centrale. Ils réduisent l'activité musculaire en soulageant les crampes douloureuses.
- Complexes de vitamines et de minéraux mettant l'accent sur les éléments du groupe B. Ils détendent légèrement les muscles, aident à la régénération des tissus et à la conduction de l'influx nerveux.
Après le soulagement du syndrome douloureux, la prise de médicaments diminue. Le traitement de la maladie est dû à la thérapie physique et à la thérapie physique.
Les méthodes de traitement de physiothérapie sont également sélectionnées en fonction de l'état du patient. Cela pourrait être :
- Traitement par la chaleur ou un choc électrique.
- Électrophorèse avec anti-inflammatoires.
- Acupuncture et acupression.
- Hirudothérapie.
- Hydromassage.
Le massage normal n'est autorisé que s'il n'y a pas de syndrome douloureux. Un traitement de physiothérapie plus efficace est la thérapie manuelle avec relaxation posisométrique.
Les médecins conseillent fortement aux patients fumeurs d'arrêter de fumer.
Les ajustements nutritionnels sont également importants, en particulier pour les patients en surpoids. Les plats gras, salés, les sucreries et l'alcool doivent être exclus du menu. Une alimentation modérée avec beaucoup de légumes et de produits laitiers fermentés aidera le corps à mieux supporter le traitement, ainsi qu'à perdre du poids sur le dos.
Intervention chirurgicale
Le traitement conservateur dure généralement environ deux mois. Si cela ne donne pas le résultat souhaité, la décision est prise de changer de tactique thérapeutique ou de pratiquer une intervention chirurgicale. Ce dernier est prescrit pour les douleurs intenses, la perte de sensation des jambes, les dysfonctionnements des organes pelviens. Selon la complexité de la situation, l'opération s'effectue de la manière suivante :
- Méthode endoscopique. Trois micro-incisions sont pratiquées dans la zone touchée. Une caméra est insérée dans une autre pour transmettre au moniteur. À travers les deux autres, le renflement de la hernie est retiré à l'aide d'instruments miniatures.
- Par la méthode de discectomie percutanée. Le noyau endommagé est retiré en perforant le disque intervertébral et remplacé par une substance artificielle.
- Par reconstruction laser. Elle se fait sous forme de piqûres avec une aiguille spéciale sans disséquer les tissus. Le rayonnement laser chauffe les structures discales et stimule la régénération cellulaire, en plus de soulager la douleur.
Dans les cas difficiles, l'endoprothèse des disques vertébraux est possible, en remplaçant l'organe lésé par un implant.
Après des interventions chirurgicales complexes, une rééducation sera nécessaire. La personne opérée doit porter un corset et ne pourra pas s'asseoir pendant environ trois mois. La période de rééducation supplémentaire implique la pratique de la gymnastique thérapeutique et de la physiothérapie.
Techniques préventives
Comme toute autre condition médicale, les hernies discales sont plus faciles à prévenir qu'à guérir. Ce que vous devez faire pour garder vos disques vertébraux en bonne santé :
- Calculez les charges avec précision si votre travail y est lié ou si vous êtes un athlète professionnel.
- Poids corporel correct (votre indice ne doit pas dépasser 30).
- Choisissez un bon matelas pour dormir dans la bonne position (de préférence sur le dos).
- Participer à l'éducation physique douce, natation, fitness.
- Incluez des exercices dans vos exercices du matin pour renforcer le corset des muscles de la colonne vertébrale.
- Posez les cigarettes.
- Bien manger.
Si suivre ces règles devient une habitude, il existe un risque de contracter une hernie vertébrale uniquement à la suite d'un accident.
Une hernie discale est dangereuse avec des conséquences graves et le traitement des cas avancés est très long. Pour éviter les chirurgies et les complications, si vous avez des sensations douloureuses dans le dos, vous devriez consulter un neurologue.
Ostéochondrose
Le terme ostéochondrose lui-même est dérivé de deux mots : ostéo - os et chondrose - cartilage. En termes simples, il s'agit de l'ossification du cartilage. Bien que cette interprétation soit fondamentalement fausse. Certains dans leurs délires vont encore plus loin et croient que l'ostéochondrose est le dépôt de sels dans les articulations. Aussi, c'est le sel de table qui est censé être consommé en grande quantité.
Pathogénèse
En réalité, tout se passe un peu différemment. Et plus dur. Et le sel de table, s'il joue un rôle dans l'apparition de l'ostéochondrose, est très indirect. L'ostéochondrose est basée sur la dystrophie et la dégénérescence du cartilage articulaire. Ce n'est pas une maladie indépendante, mais plutôt un processus pathologique qui peut être observé presque partout où il y a du tissu cartilagineux conjonctif.
Pourtant, l'ostéochondrose dans le cas écrasant affecte la colonne vertébrale. Pourquoi donc? Le fait est qu'entre les vertèbres, il y a une sorte d'entretoises - les disques intervertébraux (intervertébraux). La fonction physiologique de ces disques est d'amortir et de protéger les corps vertébraux de l'usure prématurée due aux contraintes mécaniques. Le disque est constitué d'un noyau pulpeux liquide interne entouré d'un anneau fibreux et d'une plaque d'extrémité supérieure et inférieure.
Le disque subit d'énormes contraintes mécaniques, causant des dommages permanents à ses structures au niveau cellulaire. Chez l'homme, ces processus sont trop prononcés - c'est notre salaire pour marcher debout. Pour éviter que le disque ne soit complètement "effacé", il doit être constamment régénéré, c'est-à-dire restauré. C'est l'équilibre des processus de régénération des dommages qui détermine la structure normale du disque intervertébral. Un autre détail curieux est que l'apport de sang et de nutriments aux disques intervertébraux ne s'effectue pas par les vaisseaux sanguins, qui deviennent trop gros dans l'enfance, mais de manière diffuse, à partir du tissu osseux des corps vertébraux. Encore une fois, le paiement pour la capacité de marcher sur deux membres, pas quatre.
Pour cette raison, les disques intervertébraux sont facilement blessés anatomiquement et physiologiquement. Tout processus négatif dans le corps entraîne un déséquilibre dans la régénération des dommages et le développement d'une dystrophie et d'une dégénérescence des disques. Un disque structurellement défectueux ne peut plus supporter des contraintes mécaniques adéquates. Sous une pression excessive des vertèbres sus-jacentes, les disques se déplacent dans différentes directions, généralement vers les côtés et vers l'arrière. Ce processus s'appelle une hernie discale.
Le tissu osseux des vertèbres, qui a perdu son revêtement cartilagineux, subit également une usure mécanique. En raison d'un traumatisme constant à la surface du bord antérieur des corps vertébraux, des excroissances osseuses pathologiques se forment - des ostéophytes. La spondylose se développe. En raison de la dégénérescence et du déplacement du disque, les espaces intervertébraux diminuent, le canal rachidien se rétrécit et les racines des nerfs rachidiens sont violées sur ce qu'on appelle. Trous foraminaux.
Causes
Les causes ou facteurs étiologiques de l'ostéochondrose sont diverses. Ils peuvent être à la fois locaux, c'est-à-dire causés par la pathologie de la colonne vertébrale elle-même et par des troubles généraux au niveau de l'organisme. Toute pathologie entraînant une violation de la structure de la colonne vertébrale ou des troubles métaboliques peut être considérée comme la cause de l'ostéochondrose. À cet égard, il y a :
- Modifications de la configuration de la colonne vertébrale (scoliose, lordose pathologique ou cyphose)
- Autres défauts du système musculo-squelettique : pieds plats, ceinture scapulaire étroite, anomalies pelviennes
- Blessure de la colonne vertebrale
- Faible immunité
- Troubles métaboliques : ostéoporose, obésité, diabète sucré, maladie de la thyroïde.
- Maladies du système cardiovasculaire : athérosclérose, hypertension.
- Troubles digestifs entraînant une absorption insuffisante des nutriments du tractus gastro-intestinal.
- Patrimoine.
Il convient de noter que les conditions pathologiques ci-dessus ne conduisent pas nécessairement à une ostéochondrose. Cela nécessite une exposition constante à certains facteurs prédisposants : hypothermie, malnutrition, sédentarité ou, au contraire, effort physique excessif.
Symptômes
L'ostéochondrose elle-même est un processus asymptomatique. Et en même temps, les signes de dégénérescence du disque intervertébral sont divers. Comment c'est? Le fait est que les manifestations cliniques de l'ostéochondrose reposent sur ses complications: hernies discales, spondylose, sciatique, rétrécissement du canal rachidien.
De plus, les symptômes sont très variables selon la localisation prédominante du processus au niveau du rachis cervical, thoracique ou lombo-sacré. La dernière section est la plus touchée, puisque c'est le bas du dos qui effectue le maximum d'activité physique. Signes d'ostéochondrose de la région lombo-sacrée :
- Douleur (lumbodynie, lumbago, sciatique)
- Restriction des mouvements dans le bas du dos et les membres inférieurs (claudication intermittente)
- Ici, les troubles de la sensibilité de type paresthésie : engourdissement, sensation de brûlure, rampement
- Tension pathologique des muscles lombaires.
- En l'absence de traitement, troubles de la fonction des organes pelviens.
L'ostéochondrose cervicale est moins fréquente que lombo-sacrée. Cependant, cette pathologie est également assez fréquente. En plus des signes typiques de douleur (douleur au cou), une diminution de la sensation et des mouvements dans les membres supérieurs, l'ostéochondrose cervicale due à un mauvais apport sanguin au cerveau a ses propres caractéristiques. Ces caractéristiques se manifestent :
- Insomnie
- Maux de tête, vertiges
- Nausées périodiques
- Faiblesse générale, fatigue rapide.
- Fluctuations de la pression artérielle
- Parfois mal de dents
- Réactions comportementales sous forme de pleurs, irritabilité.
La région thoracique avec ostéochondrose est relativement peu touchée. Les patients dans ce cas sont des personnes contraintes de s'asseoir dans une position fixe inconfortable par profession : étudiants, écoliers, programmeurs, employés de bureau. Les symptômes de l'ostéochondrose dans ce cas seront les suivants:
- Douleur et paresthésie dans la poitrine.
- Dyspnée
- Sensation de battement de coeur.
- Restriction de mouvement dans la colonne vertébrale thoracique.
Diagnostic
De tout cela, il est clair que l'ostéochondrose est une maladie caméléon. En raison de la similitude des signes, il est facile de le confondre avec un accident vasculaire cérébral, une hypertension, un infarctus du myocarde, une angine de poitrine, des troubles névrotiques. C'est pourquoi, afin de poser le bon diagnostic, un diagnostic complet et complexe est nécessaire pour déterminer correctement les symptômes et le traitement de l'ostéochondrose.
Ce diagnostic, en plus de l'interrogatoire traditionnel et de la clarification des plaintes des patients, doit inclure un examen médical et des modalités d'investigation particulières. Ces méthodes comprennent les rayons X de la colonne vertébrale, l'échographie des organes internes. Récemment, l'imagerie par résonance magnétique et informatisée a été utilisée avec succès pour diagnostiquer l'ostéochondrose.
Traitement
Les tactiques thérapeutiques pour l'ostéochondrose impliquent l'utilisation de:
- Médicaments
- Massage
- Procédures de physiothérapie
- Physiothérapie (thérapie par l'exercice)
- Thérapie manuelle
- Acupuncture.
Les médicaments pour l'ostéochondrose visent principalement à soulager la douleur et à éliminer les processus inflammatoires dans les racines nerveuses. À cette fin, des médicaments AINS sont utilisés. Dans diverses combinaisons, ces médicaments sont largement utilisés sous forme de pommades, d'injections, de comprimés pour le traitement de l'ostéochondrose. Il ne faut pas oublier que ces médicaments ont un effet négatif sur le foie, l'estomac et les intestins. Ce faisant, ils peuvent aggraver les troubles métaboliques dans l'ostéochondrose. Ils soulagent bien la douleur du bloc avec des anesthésiques locaux. Certes, l'effet de ces fonds est de courte durée et n'affecte en rien l'évolution de l'ostéochondrose dans son ensemble.
Il est possible d'améliorer les processus métaboliques localement et dans le corps à l'aide de médicaments tels que les chondroprotecteurs, les immunostimulants et les vitamines avec des minéraux. Les chondroprotecteurs sont utilisés dans des comprimés, des pommades et des ampoules. Parmi les agents fortifiants, les vitamines C, groupe B, sont utilisées en association avec des minéraux. A cet égard, les préparations de calcium sont les plus préférées. En fait, contrairement à certaines affirmations erronées, la base de l'ostéochondrose n'est pas un excès, mais seulement une carence en calcium.
Après avoir réussi à soulager l'exacerbation, une thérapie physique, un massage et une thérapie par l'exercice sont présentés. L'électrophorèse du calcium, la phonophorèse à l'hydrocortisone, l'amplipulse, la thérapie à la paraffine sont utilisées comme procédures physiques. Toutes ces mesures visent à éliminer la douleur et l'inflammation des racines nerveuses, des ligaments et des muscles. Le massage pour l'ostéochondrose est effectué selon la méthode généralement acceptée. La zone de massage est choisie en fonction de la localisation de l'ostéochondrose. L'expansion de l'amplitude de mouvement est accomplie à l'aide de la thérapie par l'exercice. Au début, dans la phase d'exacerbation, il n'y a pratiquement pas de charges dynamiques. Le patient est constamment dans une posture optimale. À ce stade, il est souhaitable d'utiliser des dispositifs d'immobilisation - un corset lombaire, un cou Shants. Au fur et à mesure que l'exacerbation diminue, le volume et la durée des mouvements augmentent pendant la thérapie par l'exercice.
Récemment, dans le traitement de l'ostéochondrose, des méthodes de traitement non traditionnelles ont été reçues : acupuncture, thérapie manuelle, ostéopathie. L'acupuncture est un effet sur des points spéciaux biologiquement actifs situés le long de la colonne vertébrale, dans les oreillettes, sur les mains et sur les pieds. Avec la thérapie manuelle, la position normale des vertèbres et des disques intervertébraux est restaurée grâce à l'action manuelle des mains d'un spécialiste. Et au cours de l'ostéopathie, l'intégrité structurelle du système musculo-squelettique est assurée par des techniques spécifiques. En l'absence d'effet des mesures conservatrices pour le traitement de l'ostéochondrose, des douleurs persistantes, des complications, la chirurgie est indiquée. Le disque déplacé pathologiquement est retiré. Actuellement, à cette fin, une microdiscectomie est réalisée - retrait endoscopique d'un disque déplacé.



































